変形性膝関節症について
膝の痛みに悩む方、膝の痛みを抱えている人が周囲におられる方は必見です。
今回は「変形性膝関節症」についてと、当院におけるその治療の考え方を記事にします。
〇変形性膝関節症とは?
変形性膝関節症は加齢や過去の膝のケガなどにより徐々に関節の軟骨が傷つくことで、 膝に炎症が起こり痛みが出現します。
白い骨を覆う青色の部分が関節軟骨です。
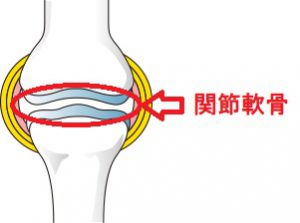
この軟骨が徐々にすり減り、痛みや腫れの原因となります。
50歳代以上の男女、その割合はおおよそ1:4で特に女性に多く発症します。
〇原因と病態
痛みの原因は関節軟骨の劣化によることが多く、膝にかかる負担が大きかったり
軟骨が痛みやすい遺伝子を持っていることがあったりします。
またスポーツ活動などにより、靱帯や半月板を損傷したなどの既往があったり、半月板損傷の関節鏡手術後に二次的に発生することもあります。
〇症状
変形性膝関節症の主症状は、動作開始時痛(starting pain)です。
初期の変形では正座時に痛みが出たり、立ち上がるとき、歩き始めるときなど、関節に体重がかかる瞬間に特に痛みを感じます。
徐々に膝の曲げ伸ばしが困難となり、正座ができなくなることや階段の上り下りのときにも痛みが生じるようになります。
末期には夜間や安静時にもうずくような痛みが出現してきます。
その他にも、関節内に炎症があると膝に水が溜まります。
よく「水を抜くと癖になり、溜まりやすくなる。」と言いますが、
水が溜まる原因は関節の中に炎症があるためです。
例えるなら火事が起こっているところに、消防車が来て水を放出することにより火が消えていくように、関節の中で起こった炎症(火事)を消すために水を放出する結果、水が溜まった状態になります。
ですので、いくら水だけを抜こうが原因である炎症に対して
治療をしなければ、水は何度でも溜まってきます。
これが「水を抜くと癖になり、溜まりやすくなる。」の正体です。
〇検査
変形性膝関節症が疑わしい場合は、レントゲン検査行います。
ですが、レントゲン検査で変形が見つかったとしても、痛みの原因が傷んだ軟骨や半月板、滑膜といった関節内にある場合と、関節外に存在する筋肉や筋膜およびその骨付着部、側副靭帯や膝蓋靭帯、膝周辺の痛みに関係する末梢神経や血管が痛みの原因になっている場合が少なくありません。
膝関節外の痛みの原因とその治療方法については、後日の記事にて詳しく紹介させていただきます。
当クリニックでは、まずレントゲン検査で膝の全体の状態を確認したうえで、超音波診断装置を用いて、今の痛みの本当の原因は関節内にあるのか、それとも関節外にあるのかを明確にして治療を進めます。
他院で「もう手術しか方法がありません。」と言われ来院された方でも、当クリニックでのハイドロリリースとリハビリを行うことで症状が緩解し手術を回避出来た方もいらっしゃいます。
〇診断
問診時に触診で膝の圧痛の箇所を確認し、関節の可動域や変形などを調べ、レントゲン検査で変形の程度をチェックします。
現在の整形外科学会では、レントゲン検査にて変形の状態を以下の5つのグレードに分けて評価します。(KL分類参照)
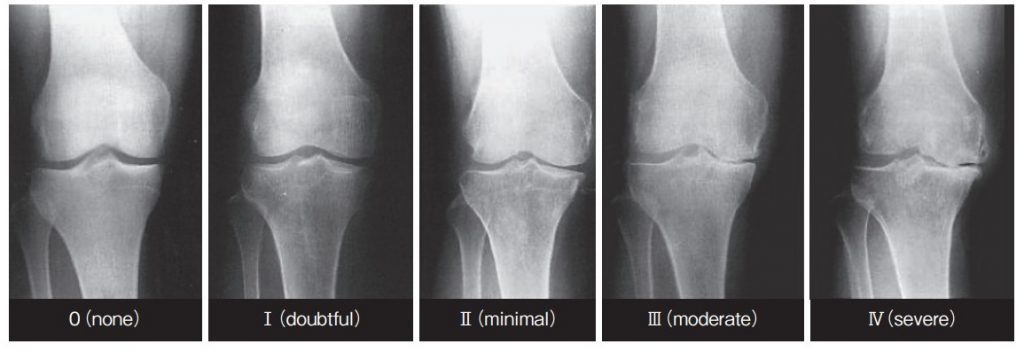
グレード0:特に以上が見られず、正常な状態です。
グレード1:関節裂隙(=関節の隙間)狭小化の疑いがあり、軽度の骨棘(=骨の棘)が生じている状態です。
グレード2:はっきりとした骨棘が形成され、軽度の関節裂隙狭小化が現れている状態です。
グレード3:中程度かつ複数の骨棘が形成され、関節裂隙狭小化、軟骨の硬化が起こっている状態です。
グレード4:大きな骨棘が形成され、著しい関節裂隙狭小化・軟骨の硬化が起こっている状態となります。
膝の内側を縦方向にエコーのプローブを
当てています。
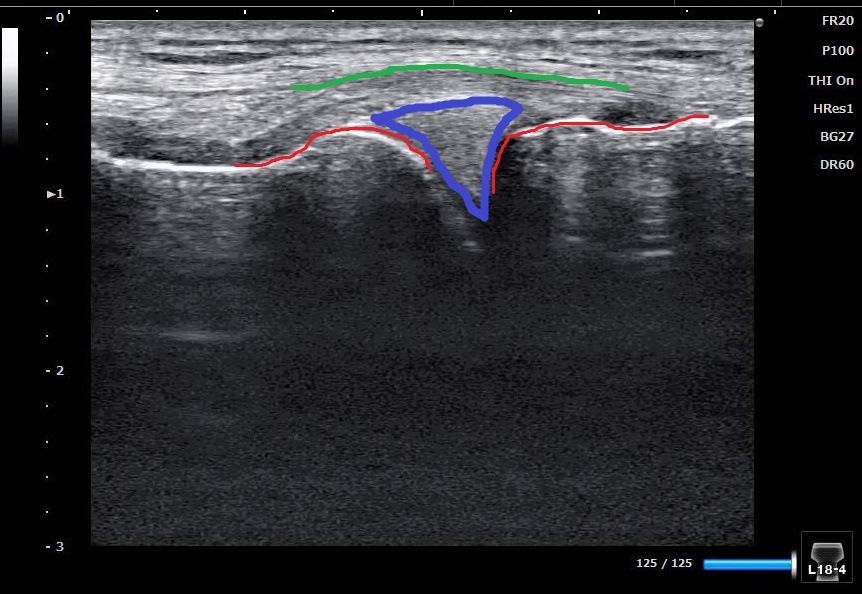
↑ 正常膝のエコー像です。
赤のラインが膝関節の骨部分(左が大腿骨、右が脛骨)です。
青ラインが半月板。緑が内側側副靭帯です。
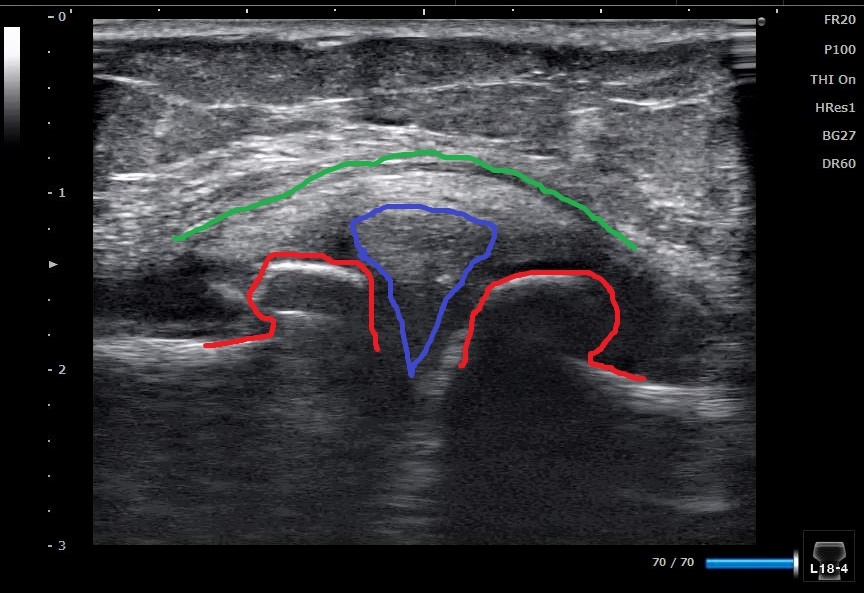
↑ 変形性膝関節症になると赤ライン部分が盛り上がり骨棘という
骨のトゲを形成します。
骨同士の隙間が狭くなることで、間の半月板が外に押し出されるように脱出します。
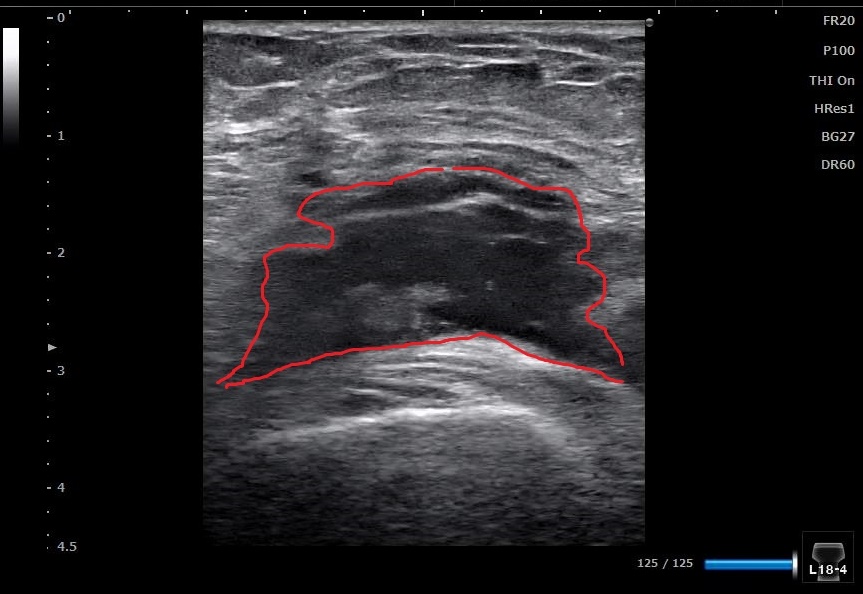
↑ 赤ラインで囲った黒く映った像は、関節水腫です。
膝に水が溜まっている状態です。
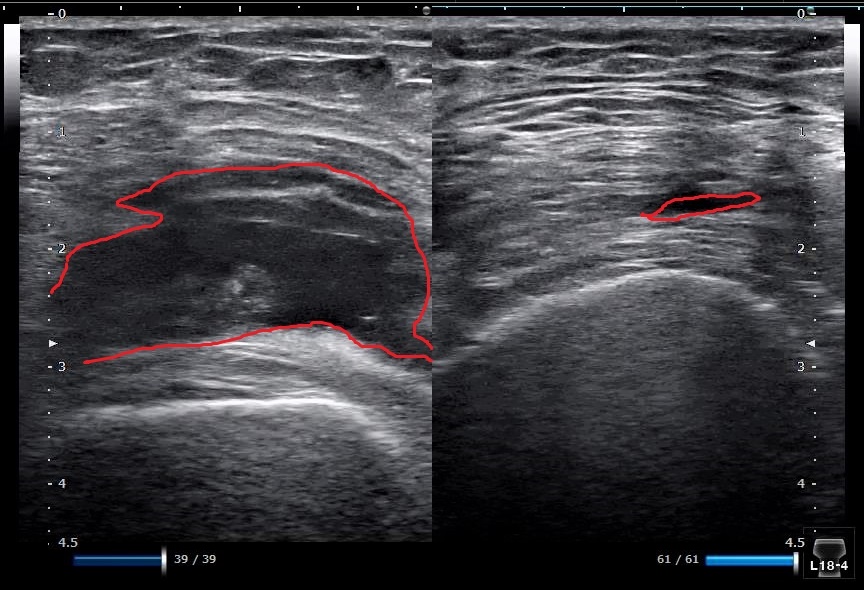
↑ 同じ方の関節の左右差を調べます。
左の方が明らかに水が溜まっています。
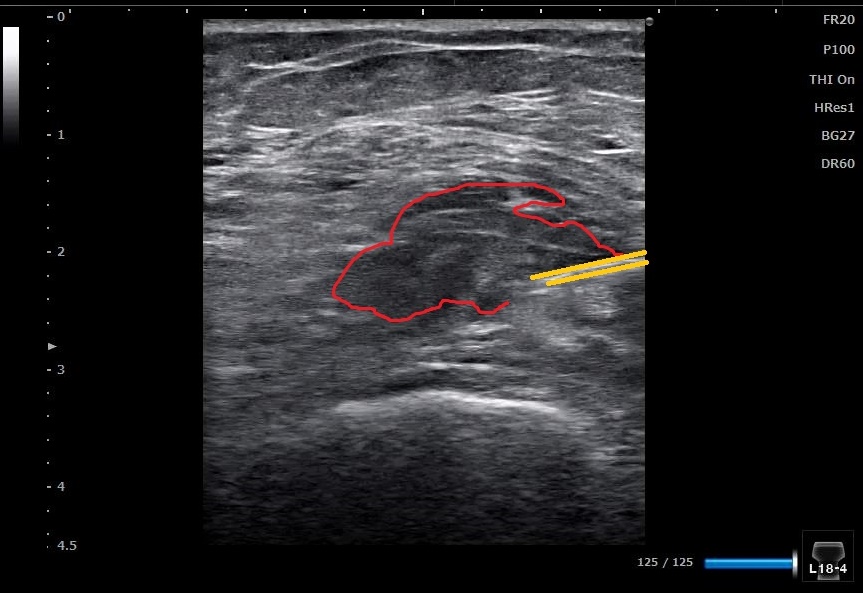
↑ 溜まった水を抜いている画像です。
黄色のラインは注射針がエコーに映っています。
〇治療と予防
症状が軽い場合は湿布を使ったり、極超短波や低周波治療といった物理療法、膝周りの筋力トレーニング、ストレッチ、可動域訓練を目的としたリハビリや足底板によるアライメントの調整を行い、痛みを軽減させるなどの方法もあります。
また、関節内が痛みの原因になっている変形性膝関節症の方には、加齢などにより減少したヒアルロン酸を直接補う注射を行うこともあります。
●体重のコントロール
歩行時に、膝には「体重の3倍」の負荷が掛かっているといわれています。
つまり体重が1kg増えるごとに、膝には3kgの負荷がかかることになります。
体重コントロールをできるように気を付けましょう。
●筋力トレーニング
加齢や運動不足により、下半身の筋力も確実に衰えてきます。
特にふとももの筋肉は、膝の動きをコントロールします。つまり太腿の筋肉が弱くなると、膝関節への負荷が大きくなります。
●手術
このような保存療法でも改善のみられない場合は手術治療も検討します。これには関節鏡(内視鏡)手術、高位脛骨骨切り術(骨を切って変形を矯正する)、人工膝関節置換術などがあります。
膝の症状や変形の程度により術式が異なります。
可能なだけ手術をすることなく、ご自身のお膝を保つことができるようその方に合った治療をご案内いたします。
その他膝の痛み以外でもなんでもご相談ください。
